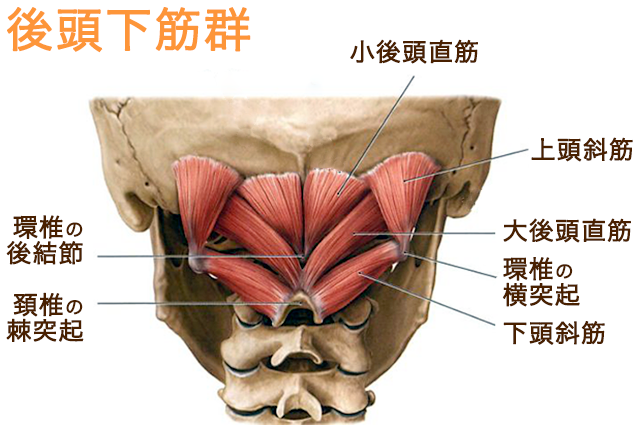
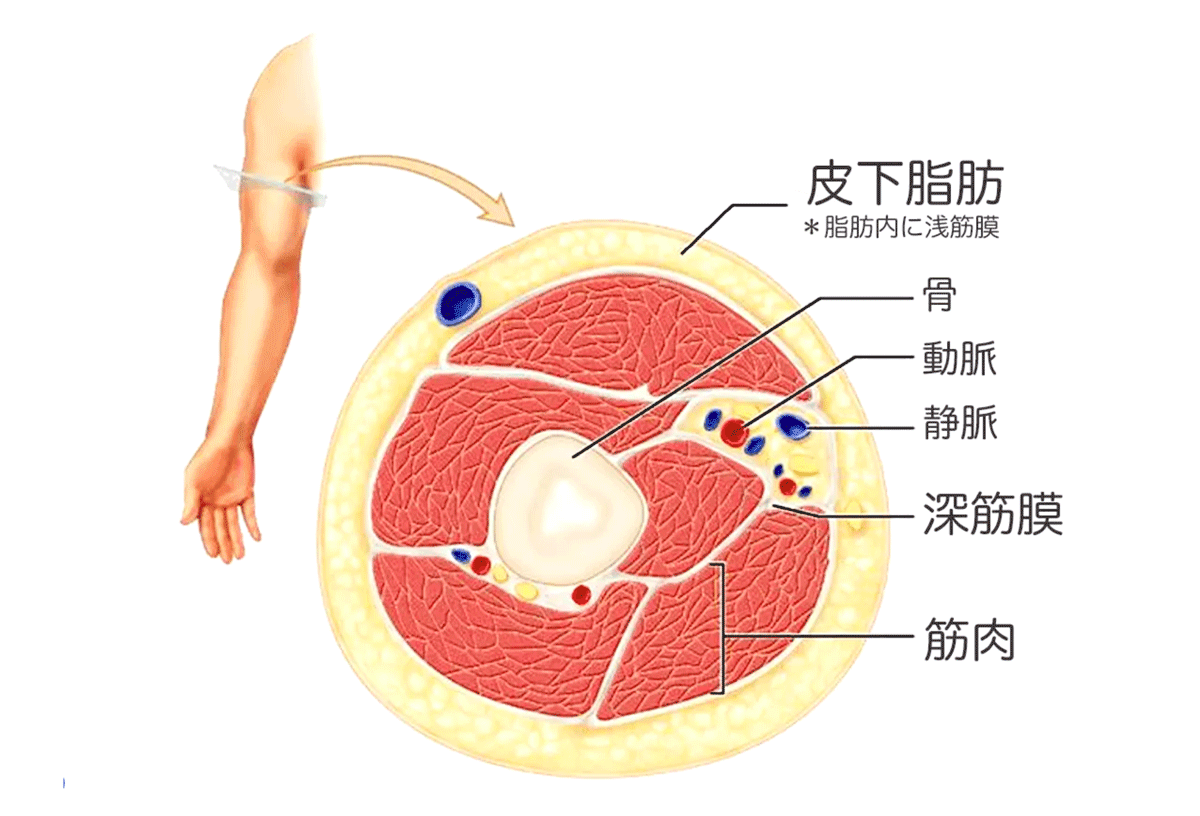
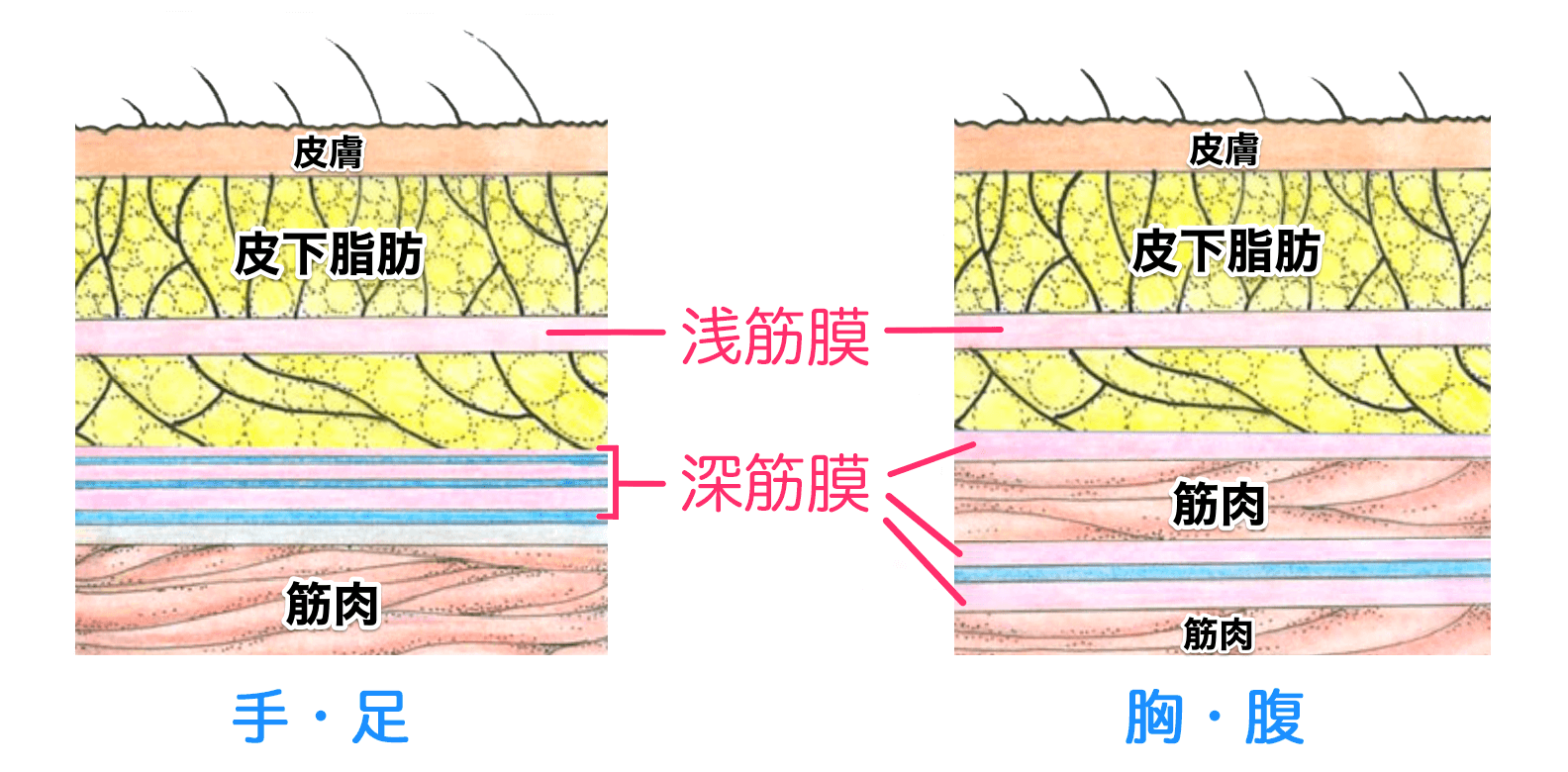
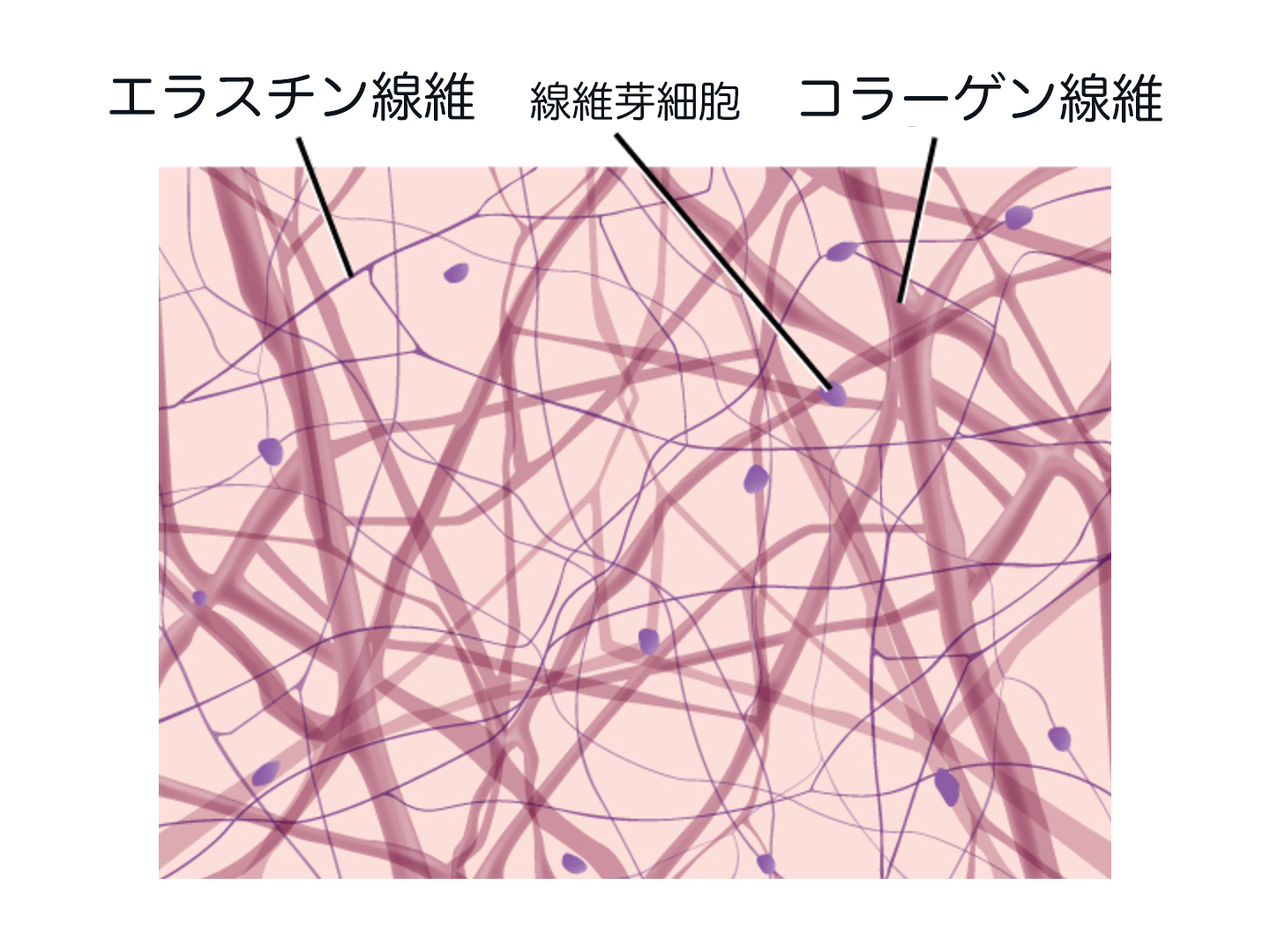
雑学編
当ページをご覧の方は、肩こり首こりで心底お悩みの方が多いと思いますが、肩こり“ぐらい”で・・・なんて思ってしまっているであろう多くの方が勘違いしている肩こり情報を、当記事で一回リセットしてください。
肩こりくらいじゃ死なない説
軽視は禁物です!肩こりという症状は、椎骨動脈解離をはじめとした様々な病気の症状としても表れます。まずは、病気か、ただのコリなのか判断することが重要です。
骨の異常や内科的な病気が元になっていないどうか確認するためにも、肩こりを自覚している方は必ず病院を受診してください。
特に、命を左右するような重大な病気が隠れている肩こりのサインとして気を付けてほしいのは以下5点です。
- 急激に発症したひどい頭痛
- 嘔吐(吐き気だけでなく実際に吐いてしまう)
- 呂律がまわらない
- 手足が自由に動かない
- めまいで立っていられない
このような症状が出た場合には、緊急で医療機関を受診してください。
肩こりに悩むようになったのは戦後?
厚生労働省の調査によれば、20年ほど前から肩こりに悩む人が明らかに増えています。ですが、すでに江戸時代に「肩癖」という現在の肩こりに該当する言葉が存在していました。そして肩こり治療で用いられる鍼(ハリ)は、なんと安土桃山時代に始まっています。この歴史的事実から、おそらくその頃から症状があったと考えるのが自然でしょう。
厚労省による国民生活基礎調査を過去に遡って確認したところ、少なくとも平成4年から国民のかかえている自覚症状の上位三位以内に肩こりが入っていることがわかりました。スマートフォンの普及が、首肩への負担を増大させたのは間違いないでしょう。
http://www.mhlw.go.jp/toukei/list/20-21kekka.html
肩こりで悩むのは日本人だけ?アメリカ人には肩こり知らずって本当?外国人は本当に肩がこらない?
肩こりは日本人だけのものでなく外国人ももちろん肩がこります。たしかに日本人に比べれば少ないかもしれません。近年のスマートフォンの普及で海外でも肩こりが増えてきているとも言われています。
肩こりという言葉は海外にはないという情報から、肩こりは日本人だけという間違った認識が広がってしまいましたが、オイルマッサージやスパなどの文化がヨーロッパ発祥であるように、筋肉が疲労してコリを訴えるのは昔から世界共通です。
詳しくは下の記事をご参照ください。
肩こりは体質or遺伝だから治らない説
体質や遺伝的になりやすい人は確かにいるかもしれません。ですが、猫背の人ならコリが出るのは当たり前です。いくら休んでも回復しない、疲れていないのにコリを感じるといった症状は、明らかに体の状態は異常なのです。これは体質・遺伝の問題ではありません。
一口に「肩こり」といっても様々あります。中には病気が元になっている肩こりもあります。病気が元になっている肩こりを症候性肩こりといいます。症候性肩こりは中には、脳卒中、心筋梗塞、悪性腫瘍、動脈解離など命に支障をきたす疾患が元になっていることもあります。このように重大な病気もあれば、風邪の諸症状として生じることもあります。ですので、首や肩の凝りがつらいなと感じたら、まずは医療機関を受診して症候性肩こりではないか医師に診断してもらいましょう。
症候性肩こりではない場合、つまり病気が元になっていないものを本態性肩こりといいます。
本態性肩こりの原因は大きく3つあります。
- 姿勢や筋肉バランスなどフィジカル面の不具合
- 自律神経の乱れ
- 精神的ストレス
本態性肩こりの多くはフィジカル面の不具合に起因しています。自律神経のバランスやストレスへの耐性は少なからず体質によるものもあるでしょう。骨格は遺伝や先天的なものによる影響が強いです。これらはなかなか改善しづらい部分があるのは事実です。
ですが、姿勢や筋バランスは後天的な要素が大きく、日常生活による影響が強いです。つまり、働きかけ次第で十分改善できます。
マッサージは強ければ強いほどいい?痛ければ痛いほど効果ある?
強い・痛い=効いていると考えるのはよくある勘違いです。マッサージで痛みを感じるほどの強い刺激を与えると、炎症が起き筋肉が強張ってしまうので逆効果です。
それを見越した上で、一時的に強いマッサージを取り入れることもありますが、ただひたすら刺激の強いマッサージや施術を受けるのは、常習化し悪化する危険が大いにあります。
強さや刺激を求めすぎてしまっている人は、その思い込みをリセットしましょう。
マッサージの強さは、絶対的な圧力の指標があるわけでなく、受け手である患者さんが「心地よい」と感じる程度が適した強さになります。「イタ気持ちよい」というように、多少のマッサージ特有の痛みや響きがあるのが心地よいと感じる方はいますが、これが苦手な方もいます。ですので、マッサージの適正な強さは個々によって異なるのです。
原則として「イタ気持ちよい」を超えて「痛い」のを我慢しながら処置を受けてもよい結果にはつながりにくいです。かえってつらくなってしまったり、傷めてしまうこともありますので痛いのを我慢して受けることは絶対に避けましょう。
慢性的な凝りにお悩みの方のなかには、強いマッサージを受けるとスッキリするという方はいらっしゃることでしょう。ですが、人は刺激に慣れてしまいます。だんだんとより強い刺激を求めていき・・・終わりがないばかりか、楽になる時間も少なくなってしまいます。鎮痛剤を常用しているうちにだんだんと効かなくなってしいいつのまにか量が増えてしまうといのと同じです。これは一時的な緩和の繰り返しによって、かえって慢性化してしまっている状態です。
肩こり治療において、症状を解消すること=対症療法は必要なことです。ですが対症療法だけでおわるのではなく、原因療法も併せて行うことが大切です。
ひどく慢性化してしまっている方を実際に治療する場合、早期に症状緩和をするために仕方なく一時的に強い刺激をいれなければないことは確かにあります。(治療方法や方針は事前に相談をしてから行います。弱い刺激で治療をすすめる方法もあります。)当然のことですが、慢性の度合いが増すほど治療はたいへんになります。だからといってすでに慢性化してしまっている方はあきらめないでください。どうせ治らないからとあきらめて一時しのぎを繰り返すことをやめ、一日でも早くに根本的な改善を考えてみましょう。
まださほど悩ましくない方は是非予防に努めていただきたいと思います。
肩こりになるのは働き世代だけ?
デスクワークや接客などの仕事による肩こりだけでなく、ここ数年におけるスマートフォンの普及により子供や学生さんにも慢性的な首肩こりが増えています。退職された方でも、慢性的な首肩こりで悩まれている方は多く、決して働き盛り特有のものではございません。
肩こりは「中高年の方がなるもの」「歳のせい」では片づけられない状況です。たしかに、働き盛りである30~40代が多い傾向にはあります。肩こりは、老若男女誰しもがなり得るものです。
注目すべきは10代の肩こり患者さんが増えているということです。実際当院にも親御さんから相談されることは増えてきています。具体例として、首こりに伴う重度の緊張性頭痛によって登校ができなくなってしまっていた小学校6年生の患者さんがいらっしゃいました。複数の病院でも異常が見当たらず、緊張性頭痛という結論にいたった経緯があります。12歳なのに体がとても固く、姿勢も乱れていました。治療では、凝りをくまなく解消し、正しい姿勢がとれるよう体幹のコンディションを整える治療、セルフケア指導を行ったところ頭痛は解消し学校にも通えるようになりました。
もしお子さんが首肩の不調を訴えたら「子供なのに何をいっているの?」ではなくまずは親身に話をきいてあげてください。
まずは病院へ行きましょう。たとえ整形外科的な異常がなかったとしても、姿勢や筋力バランスなどによる本態性肩こりの可能性があります。
「子供なのに」という大人の偏見によって重症化させてしまうこともありますので、肩こりがもつ従来のイメージにとらわれないようにしましょう。
今の子供たちは、昔よりも格段に首肩に負担がかかっています。教科書の大きさもA4サイズへと大型化、つまり重さが増え、ランドセルも大きくなりました。「自分が子供の頃は・・・・」という経験や思い込みは今の子供達には当てはまらないことが多いのです。
スマホは画面を正面から見れば首肩に負担がない?
姿勢だけでなく、眼精疲労からも肩こりにはなります。持ち方以前に、まずスマホの使いすぎる習慣を見直しましょう。スマホを持つ時は、持っていない手を持っている腕の脇の下にいれて支え、画面は目線の高さが理想です。
画面の大型化で、両手で操作が必要な機種が増えてきていますが、両手での操作はどうしても下を向きやすいので、片手で操作できる小ぶりな機種を選ぶのはカラダのことを考えれば賢い選択です。また、バンカーリングなどの便利グッズも利用しましょう。
いま、このテキストをお読みのあなた、横になりながらスマホを操作していませんか?
寝ながらのスマホ操作は、本当に体にはよくありません。
スマホに限らず読書もよくありません。
きっと誰もが、最初は楽なのに、だんだんツラくなってくる症状を自覚しているはずです。
横になっていることで頭部の重量が免荷される分、猫背姿勢や下を向いてのスマホ操作に比べると首や肩の筋肉にかかる負担は軽減されます。この点は良いのですが、仰向けの場合は腕を持ち上げて保持しなければならず肩に負担がかかります。さらに横向きの場合は体が丸まって巻き肩姿勢をつくってしまいます。うつ伏せの場合は首で頭を支えなければならず、首肩の筋肉へ負担がかかります。加えて、このような姿勢としての問題だけでなく、暗い部屋で液晶画面を見ることで眼への負担が懸念されます。眼精疲労から首や肩の凝りが生じてしまうことは少なくありません。
いいことが何一つありません。
とはいえ、小さなお子さんがいる方であれば、子供の寝かしつけのさいに早くに床に就かなければならず、良くないとわかっていたとしても寝ながらスマホ操作をせざるを得ないという方もいらっしゃることでしょう。そのような方はなるべく長時間にならないように意識をするようにしてください。
肩こりが原因で頭痛になる?肩こりが原因で顔がむくんでしまう?血行不良が肩こりの原因?といった肩こりを引き起こす原因、逆に肩こりが原因で引き起こす症状にまつわるQ&Aを以下にまとめましたので、そちらも是非ご覧ください。
TOPページに戻る:肩こりや首こりの治療や解消なら専門情報サイト肩こりラボ

執筆者:丸山 太地
Taichi Maruyama
日本大学文理学部
体育学科卒業 東京医療専門学校 鍼灸マッサージ科卒業
上海中医薬大学医学部 解剖学実習履修
日本大学医学部/千葉大学医学部 解剖学実習履修
鍼師/灸師/按摩マッサージ指圧師
厚生労働省認定 臨床実習指導者
中学高校保健体育教員免許
病院で「異常がない」といわれても「痛み」や「不調」にお悩みの方は少なくありません。
何事にも理由があります。
「なぜ」をひとつひとつ掘り下げて、探り、慢性的な痛み・不調からの解放、そして負のスパイラルから脱するためのお手伝いができたらと考えております。