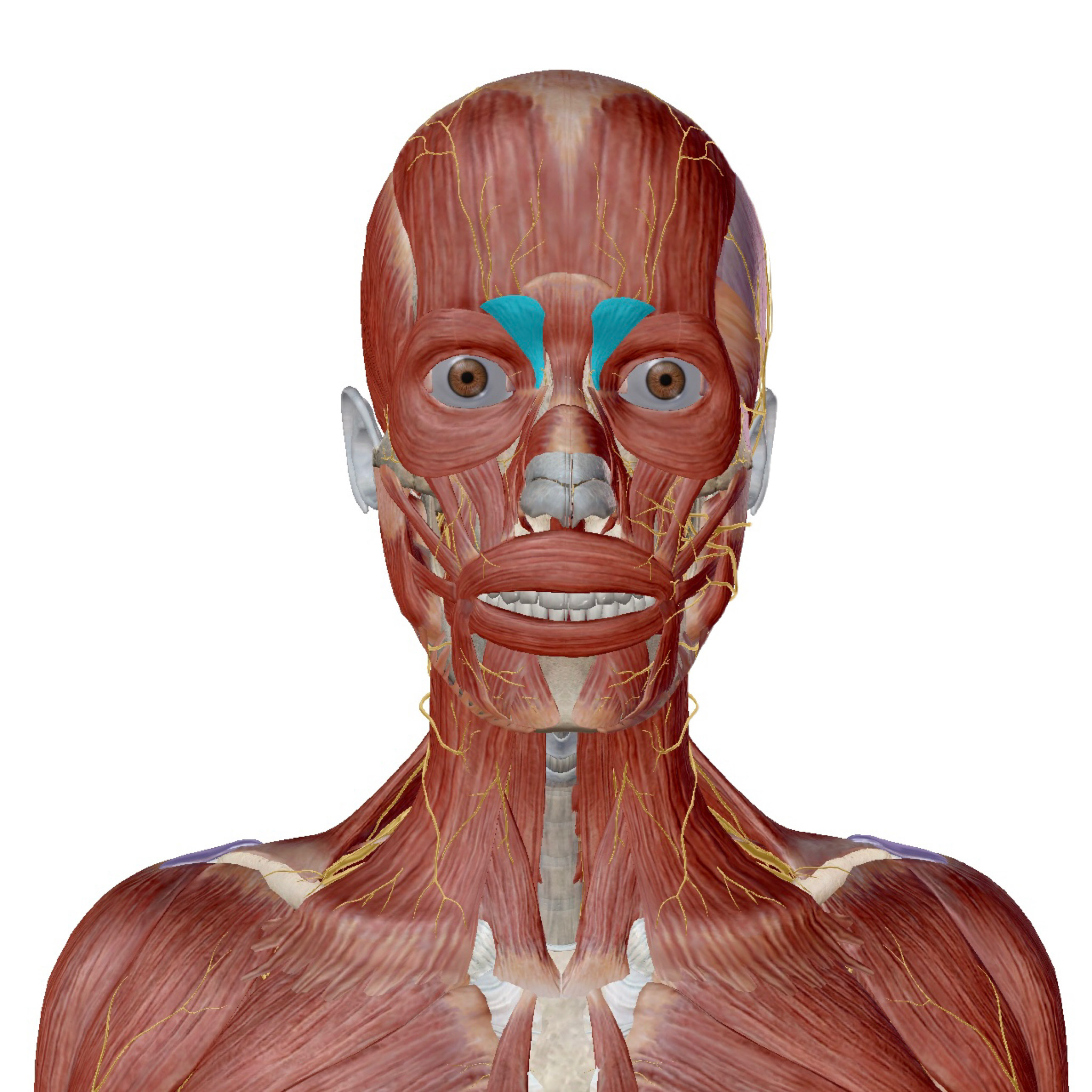
肩こりと関係がある筋肉の代表といえば「僧帽筋」です。
肩こりでお悩みの方の中で、この「僧帽筋」にこりを感じる方が数多くいらっしゃいます。
肩の上の方がこっている感じがするそこのあなたも「僧帽筋」がこっているかもしれません。
このブログを最後までお読みいただくことで
「僧帽筋」がなぜこってしまうのか、どういった対処をしていくか
お伝えしたいと思いますので是非最後までお付き合いくださいませ。
僧帽筋とは
まず「僧帽筋」という名前ですが、由来としてはカトリック教会の一派であるカプチン会修道士のフードを見立てたそうです。
私はあまりフードに見えないのですが、いかがでしょうか。
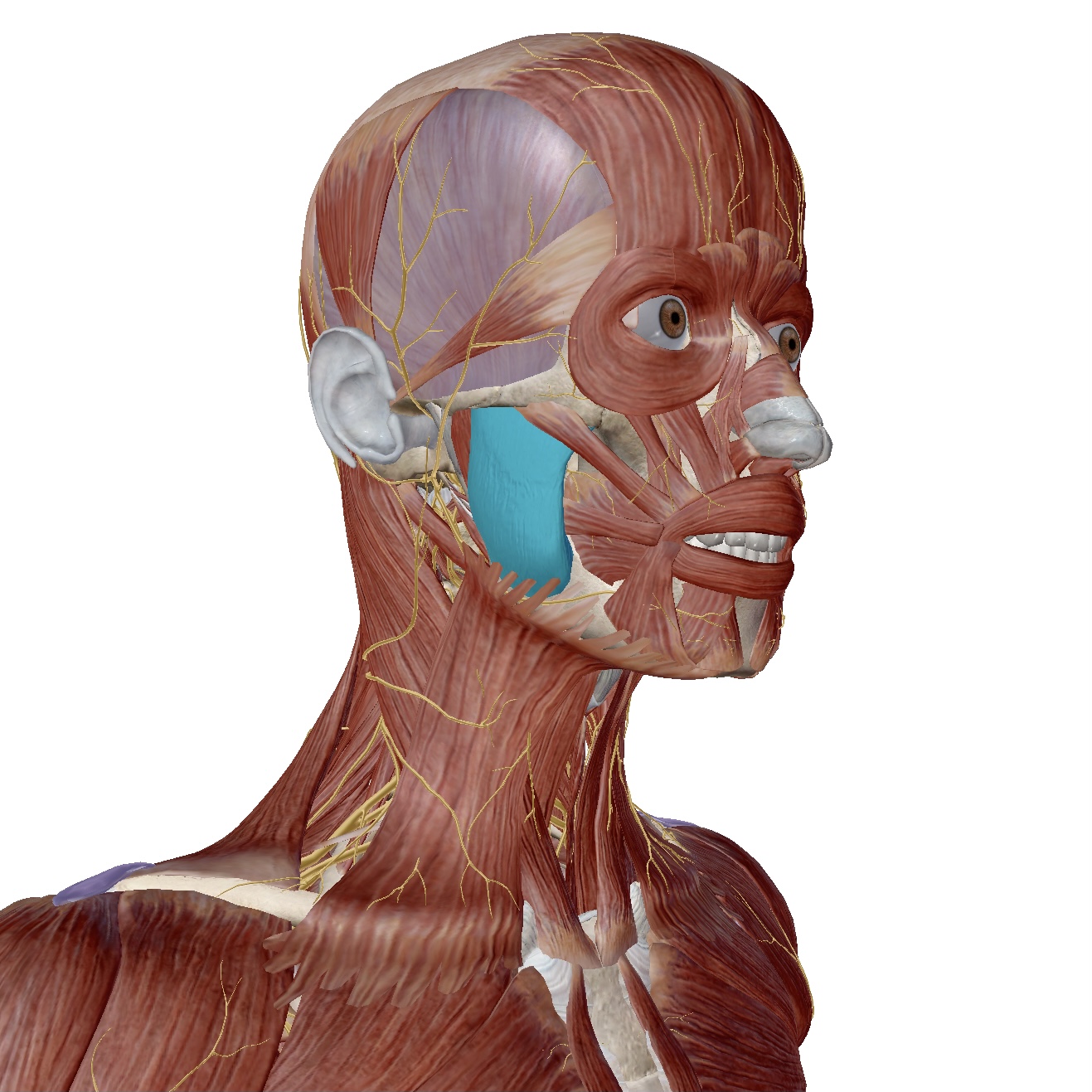
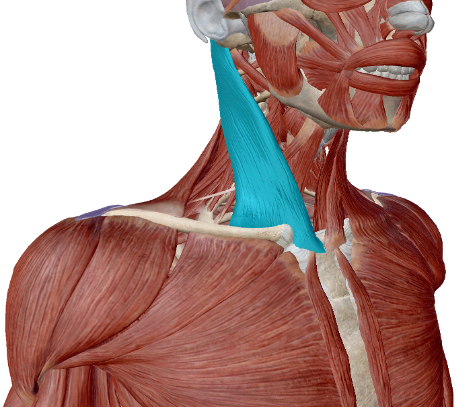
実際にこちらがそのフード、いいえ「僧帽筋」です。
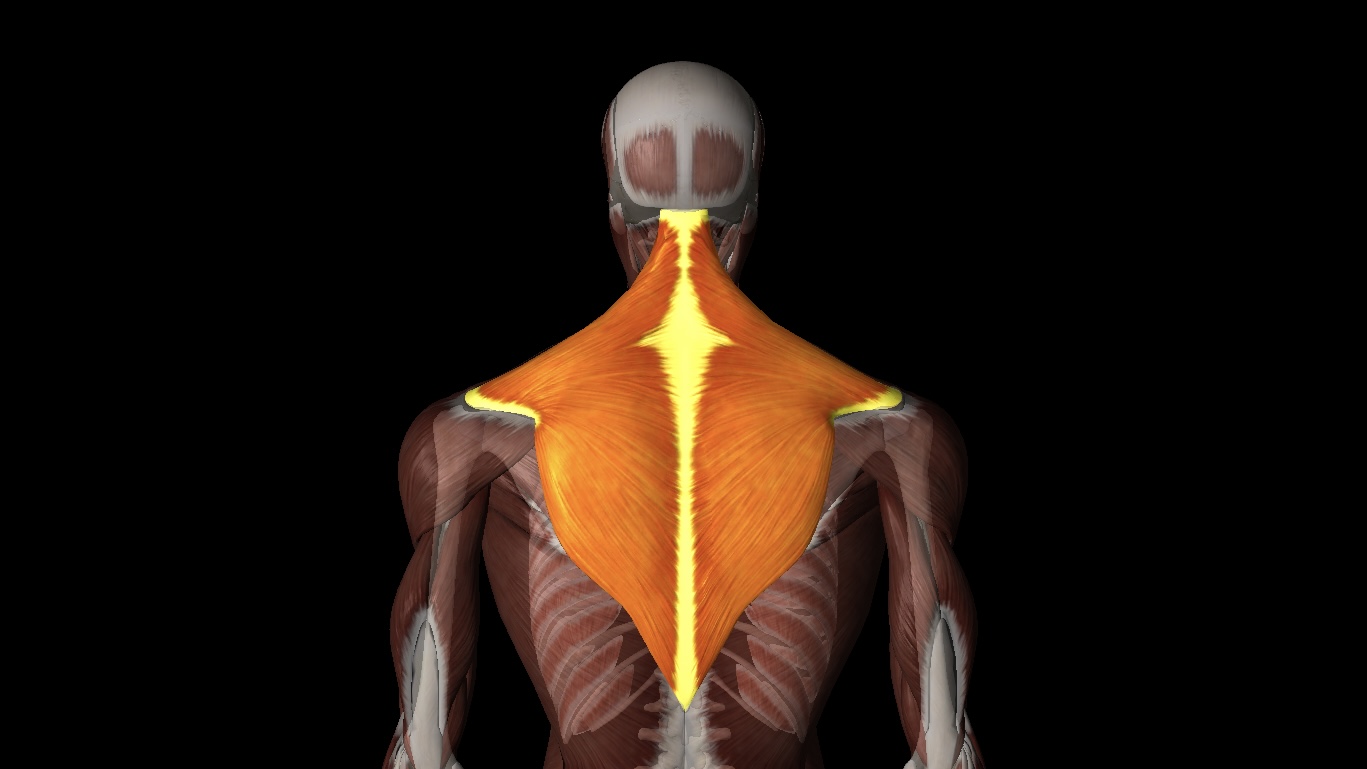
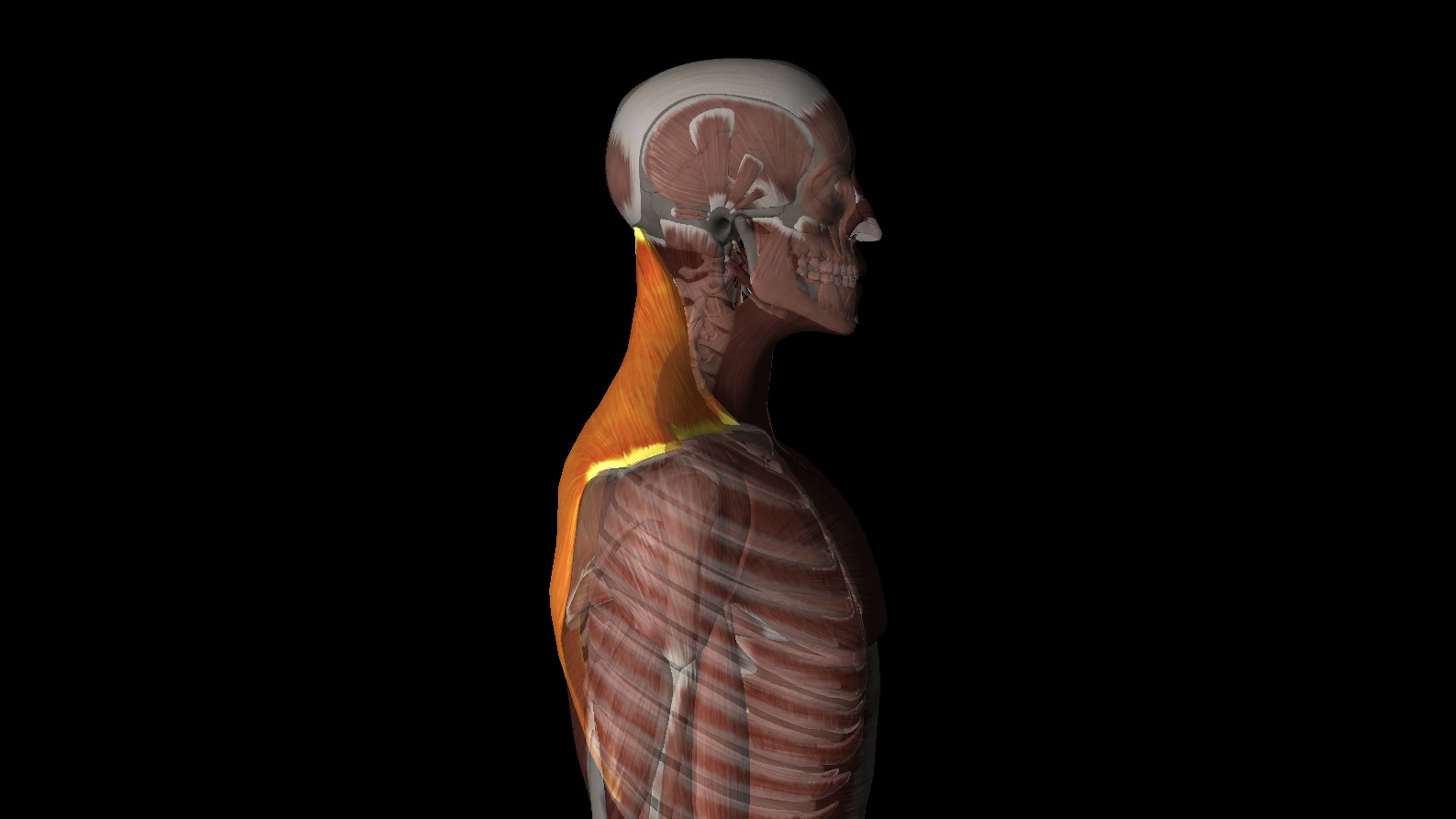
首から肩、背中にかけて大きく存在しており、体の表面に近い筋肉ですね。
僧帽筋の解剖学
では次に、「僧帽筋」の解剖学的なお話をさせていただきます。
| 起始 | 停止 | 作用 | 支配神経 | |
| 僧帽筋 | 外後頭隆起 項靭帯 棘突起(全胸椎+第7頸椎) | 鎖骨の外側1/3 肩峰(肩甲骨) 肩甲棘(肩甲骨) | 上部 肩甲骨と鎖骨の挙上 中部 肩甲骨を内方に引き固定 下部 肩甲骨を回転し、上腕の挙上を助ける | 副神経 第2~4頸神経 |
ここで解剖学 第2版/医歯薬出版/東洋療法学校協会に記載されている「僧帽筋」の説明を見ていきましょう。
僧帽筋は主として上肢の運動のとき、肩甲骨を動かし固定するが,上部・中部・下部の各部で線維の走行が異なるので,運動の方向はそれぞれ相違する。上部が収縮すると肩甲骨と鎖骨の外側端が挙上し、肩をすくめるような運動が起こる、中部は筋線維が水平に走り,肩甲骨を内方に引き固定する。たとえば、気をつけの姿勢で肩を後ろに引くときに働く。下部は肩甲棘の内側端を下方に引くので,肩甲骨は回転し、肩関節の外転時に腕の挙上を助ける。
解剖学 第2版/医歯薬出版/東洋療法学校協会
上肢が固定されたとき、両側が同時に働けば頭を後屈させることができ、一側だけが働けば頸部をそちらの方に側屈することができる。
要約していきますと、「僧帽筋」は
肩甲骨の安定や、首や腕、肩関節の動きに関わってくる大事な筋肉
なのですね。
また「僧帽筋」には
上部、中部、下部の3つの異なる線維があり、動作の役割も線維によって大きく変わります。
私たちが普段肩こりを感じてしまいやすい部分は「僧帽筋上部線維」になります。
僧帽筋と肩こりとの関係性
次に肩こりとの関係性について話していきます。
「結果因子」と「原因因子」
当院では肩こりに関わる筋肉を「結果因子」と「原因因子」に分けて考えています。
簡単に言えば
「結果因子」とは筋肉のこりのこと、
「原因因子」とはこりを起こしてしまう根本的な原因のことです。
「僧帽筋」はこりが起こる場所だから「結果因子」だ!と思われた方、半分正解です。
確かに長時間のデスクワークや、スマートフォンの使用などで首を前に倒した状態が長く続けば、その分「僧帽筋」はどんどん引き伸ばされ、負担が増し、こりにつながります。
また、「猫背」や「なで肩」などの姿勢不良も同様です。
姿勢が良くないことで「僧帽筋」にこりが生まれたという「結果」ですね。
「インナーマッスル」と「アウターマッスル」
見た目の姿勢を改善すれば解決というわけでもありません。
筋肉には「インナーマッスル」と「アウターマッスル」があります。
「アウターマッスル」は体の外側を覆うようにしてついている筋肉で、「表層筋」とも言われます。
強く大きな力を発揮する時に使い、持続力が低く、短時間で力を発揮する筋肉です。
そして「インナーマッスル」は体の深部にある筋肉で、「深層筋」とも言われます。
発揮できる最大の力は弱いものの、細かい調整や姿勢の維持、バランスをとる時に使い、持続力に優れ、様々な動きへの対応が可能です。
この2つが互いに協力することで様々な動きができるのです。
どちらも大事ではあるのですが、姿勢を維持する際には深層の「上部脊柱起立筋」によって行うことが理想とされます。
つまり、
「深層筋」を優先的に使って支えることができないと、「僧帽筋」を代表とする「表層筋」が過剰に働いてしまい、こりが生まれてしまうのです。
「原因因子」としての僧帽筋
さて先程なぜ半分正解と言ったかと言いますとこの「僧帽筋」、実は「原因因子」にもなるからなのです。
それでは解説していきます。
まずはこりのメカニズムについてです。
こりには筋肉が引き伸ばされて起こるものと縮んで起こるものの2種類あります。
筋肉が引き伸ばされて起こるこりの方が自覚的な症状として感じやすいです。
「僧帽筋」のこりも肩の後ろが引き伸ばされることで自覚的にこりを感じている方も少なくないでしょう。
ですが、ここでお話しするのは「僧帽筋」が縮んで起こるこりについてです。
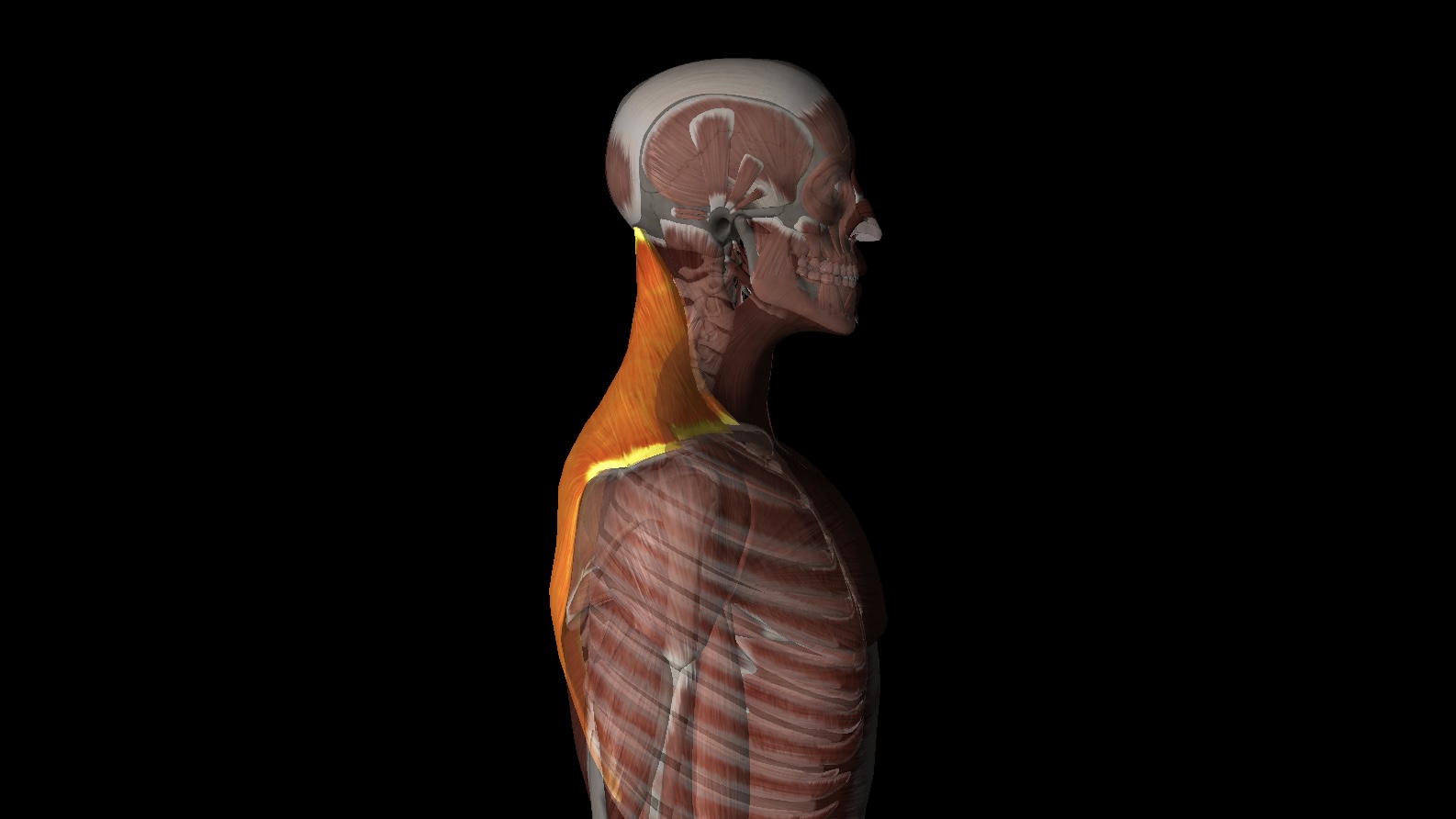
写真の通り「僧帽筋」は肩の前側まで伸びています。
この前側の「僧帽筋」が不良姿勢などにより、縮んで固まってしまうと、いわゆる「巻き肩」となり、後ろ側の「僧帽筋」や、首の後ろ、肩甲骨の間にある筋肉などが引き伸ばされるということが起こります。
つまり「僧帽筋」は
筋線維の場所によって「原因因子」にも「結果因子」にもなる
ということです。
「僧帽筋」が他のこりの原因になること分かっていただけましたでしょうか。
僧帽筋上部のこりへの対処法
次は「僧帽筋上部」のこりを軽減させるために、実際にどのように対処していくか解説していきます。
動的ストレッチ
まず一つ目は「動的ストレッチ」です。
「動的ストレッチ」を行うことで筋肉の収縮と弛緩を促し、筋緊張を低下させます。
また血流を増加させ、血行の促進にも繋がります。
ゆっくり伸ばすだけの「静的ストレッチ」は可動域の改善に有効ですが、
こってしまっている部分を軽減させるには収縮と弛緩を交互に繰り返す
ことが重要です。
「僧帽筋の動的ストレッチ」の方法はこちらの動画を参考にしてみて下さい。
鍼/マッサージ
ひどくこってしまい、「ストレッチ」や「セルフマッサージ」などではつらさが軽減されない場合、「鍼」や「マッサージ」が有効です。
こってしまっている筋肉へ直接「鍼」や「マッサージ」を行うことで、筋肉を調整している神経に働きかけ、筋緊張を緩和させたり、血流の改善につながります。
「僧帽筋」に限ったことではありませんが、筋肉には厚みがあるため、
一方向ではなく様々な角度からこりに対してアプローチしていきます。
→3D鍼/IDマッサージ
当院で実際に行なっている鍼治療をご覧ください。
こりのある「僧帽筋」に鍼が到達し、角度を調整しながら抜いたり入れたりしていると、筋肉がびくっと反応したのがお分かりでしょうか。
こちらは筋肉を調整している神経の反応です。
このような治療をしながら、
筋肉に備わった元々の収縮、弛緩機能を取り戻す手伝い
をしていきます。
まとめ
「僧帽筋」の特徴を以下3つにまとめました。
・身体の表層にある筋肉であり、「インナーマッスル」が低下すると過剰に働いてしまう。
・「猫背」や「巻き肩」になっていると伸ばされて大きな負担がかかりやすい。
・「僧帽筋」の前側の線維が固まってしまうことで「猫背」や「巻き肩」の原因にもなりやすい。
以上のことから
「僧帽筋」が過度に引き伸ばされないような姿勢を、「インナーマッスル」で保つ
ことが重要です。
「僧帽筋」の軽いこりへの対処法は先程のストレッチ動画を参考にしてみてください。
ひどくこってしまった場合は「鍼」や「マッサージ」が効果的です。
「インナーマッスル」で良い姿勢保つための方法(原因療法)は、改めて記事にしますのでそちらも参考にしていただけると幸いです。
参考文献
(解剖学 第2版/医歯薬出版/東洋療法学校協会)
(筋骨格系のキネシオロジー)

執筆者:中込 優平
Yuhei Nakagome
帝京大学 医療技術学部スポーツ医療学科 健康スポーツコース卒業
神奈川衛生学園専門学校 東洋医療総合学科卒業
鍼師・灸師・按摩マッサージ指圧師
健康運動実践指導者
私は大学時代、 市営の体育館のトレーニングルームで運動指導をしていましたが、当時の自分にはお客様が肩や腰が痛いと仰っても解決する手立てがありませんでした。
そこから鍼灸あん摩マッサージ指圧師に興味を持ち始め、資格を取得しました。
日常生活の中で肩こりや腰痛などで悩み、 やりたいことができない方やもっと健康で良い生活をしていきたい方、 そんな方々のお力になりたいと考えています。